当院における分娩統計 2026.1
2000年(平成11年)11月の開院以来、2025年(令和7年)12月までの約24年間の間に9492名の赤ちゃんがお産まれになりました。
2025年度は分娩件数326件でした。初産婦さん146件(45%)、経産婦さん180件(55%)、リピーター87件(27%)でした。
自然分娩225件(69%)、帝王切開39件(12%)、吸引分娩62件(19%)でした。無痛分娩の増加に伴い、微弱陣痛による陣痛促進、吸引分娩が増加する傾向にあります。
今回はこれを総括し、見直し、皆様にご報告させていただくとともに、私どもの今後の診療指標としても活用してゆきたいと 考えております。
ご来院いただいた多くの患者様には、心より感謝申し上げるとともにお子様の健やかなる成長をスタッフ一同願っております。
1.初産婦と経産婦の比率(9492名)
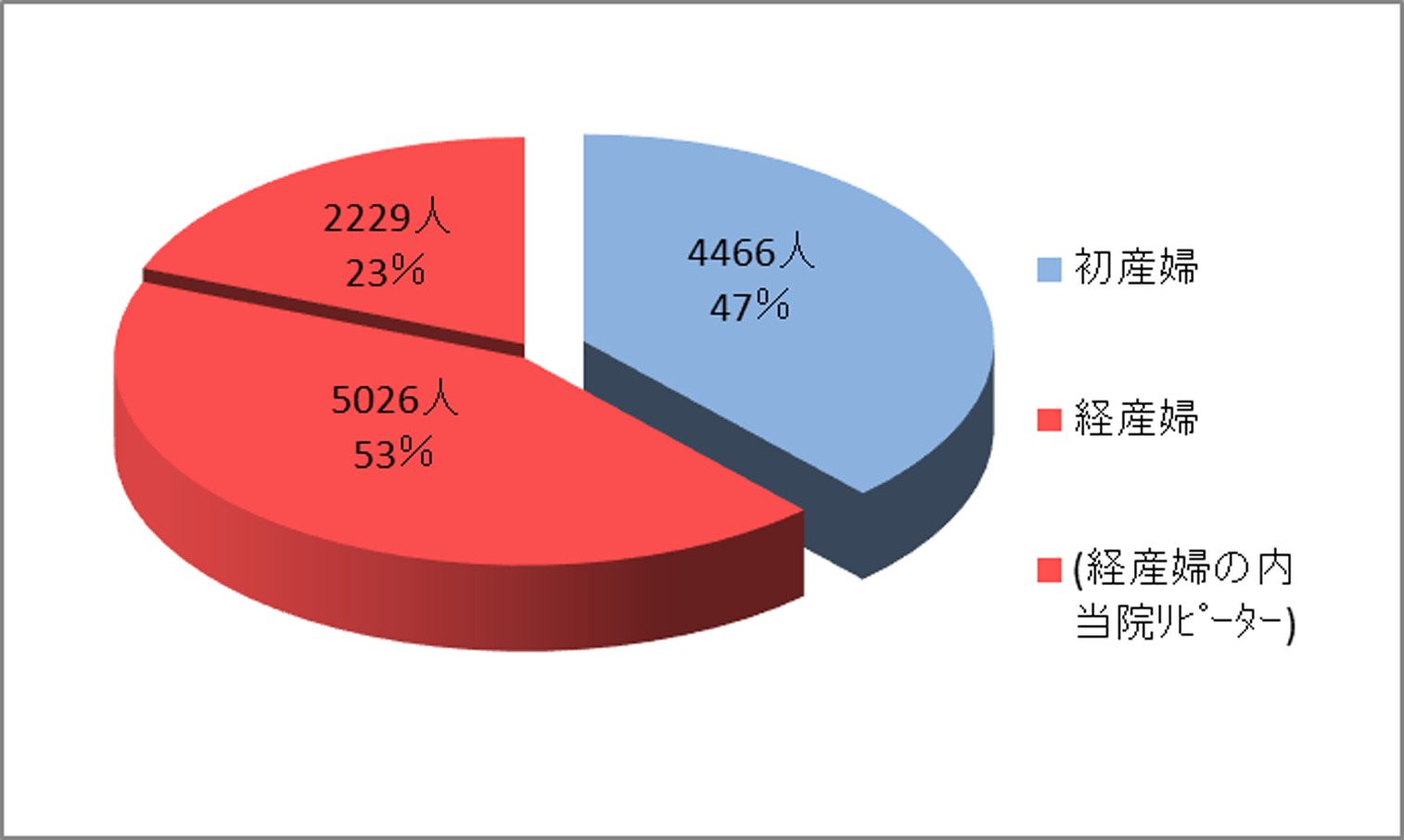
総数9492名の出産のうち、初産婦さんは4466名(47%)
経産婦さんは5026名(53%)少し経産婦さんの方が多めでした。
前回も当院でお産をされているリピーターの方は2229名(総数の23%、経産婦さんの44%)となりました。
このように、繰り返しお越しいただけることは誠にありがたいことで、お互いの関係も密になりスムーズなお産や育児スタートに寄与したものと思われます。
2.出生児の性別(9492名)
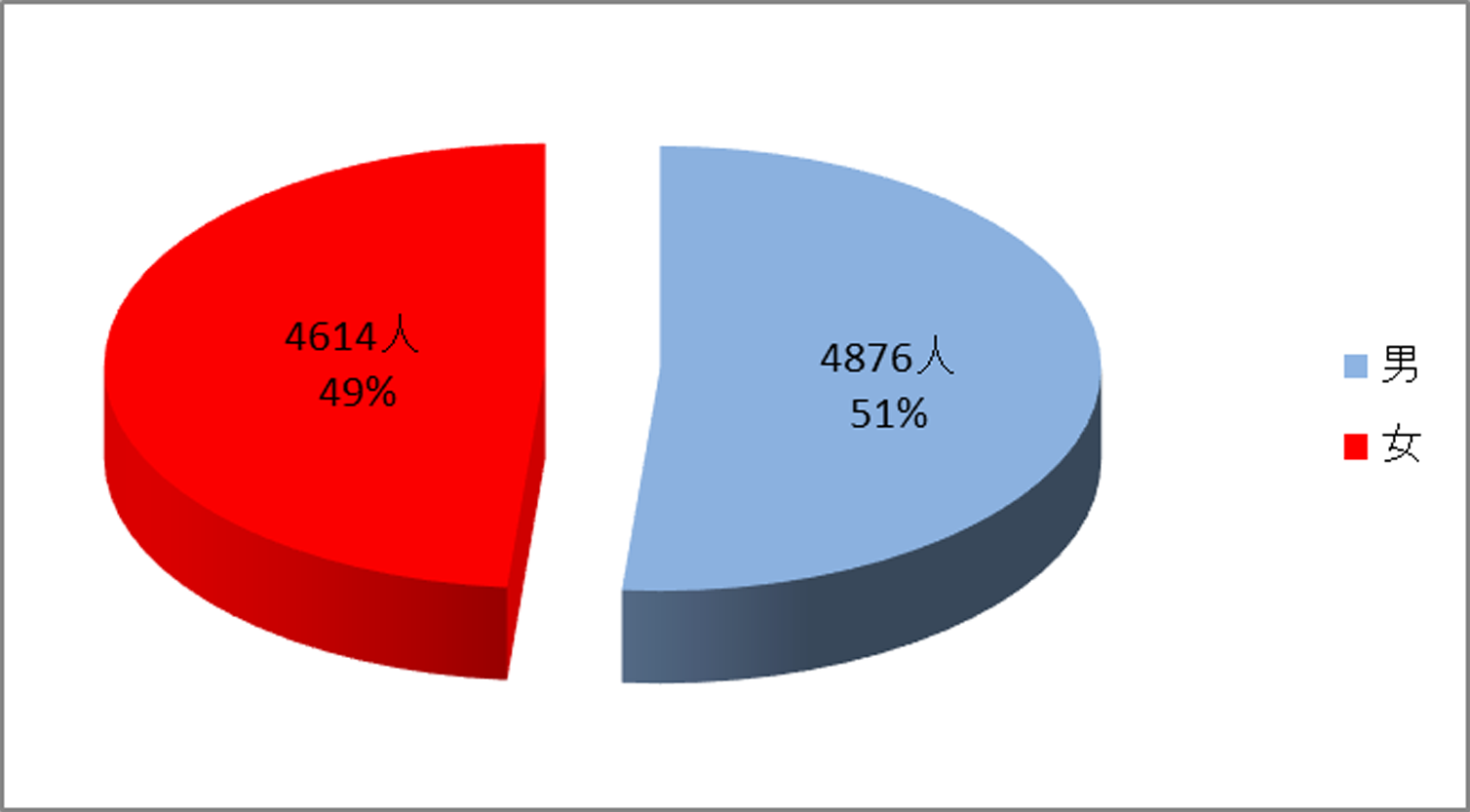
4876名(51%)が男児、4614名(49%)が女児でした。
昨年の全国統計をみても、男児:女児は52%:48%でしたので平均的割合といえると思います。
最近では、性別を産み分ける希望をされる方も増えていますし、環境因子やさまざまな要因が性別に影響を及ぼす可能性があるものと思われます。
3.分娩様式(9492名)
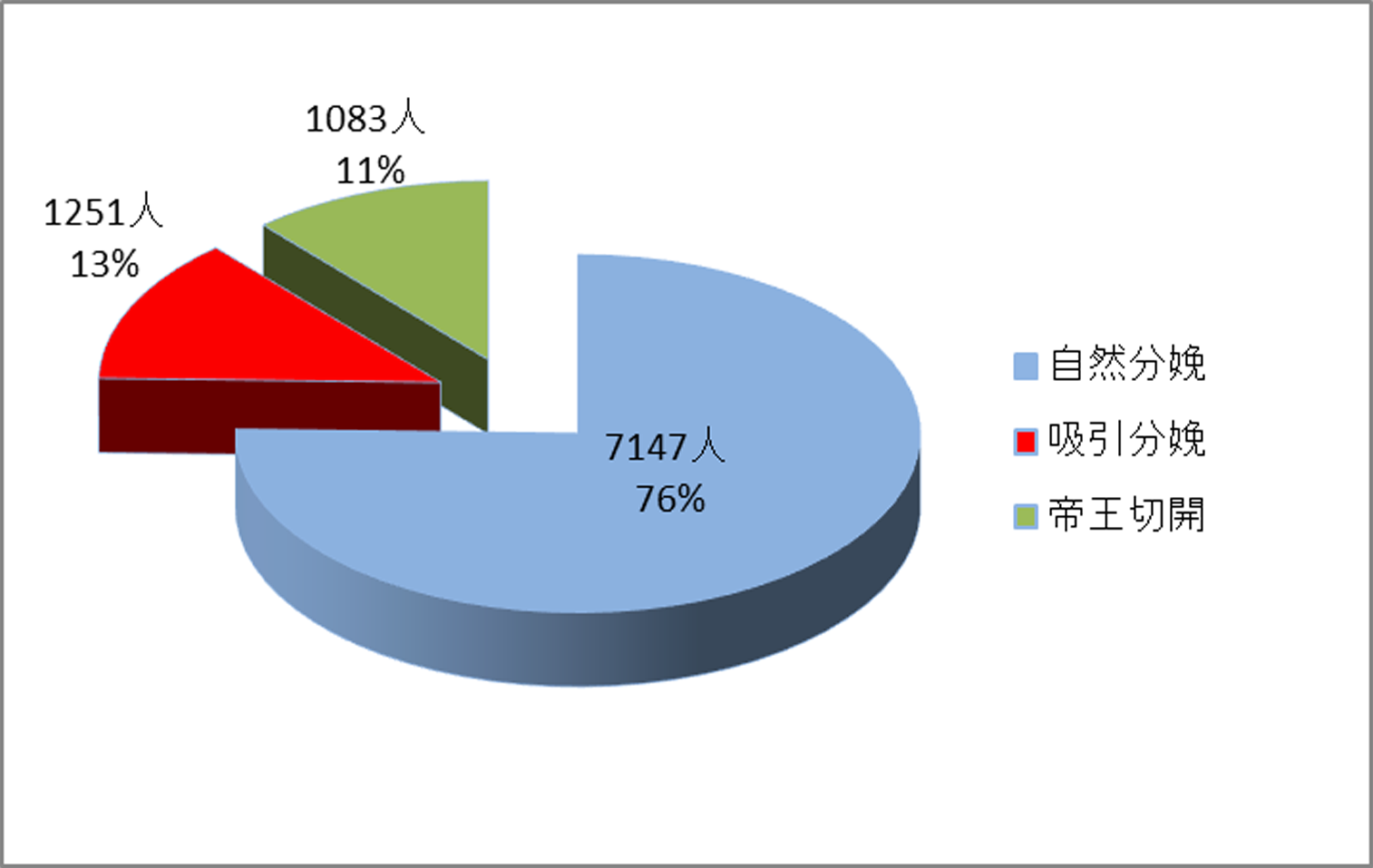
自然分娩(経膣分娩)で出産された方が7147名(76%)をしめています。骨盤位(逆子)や前回帝王切開分娩をされているなどの理由で帝王切開で出産された方1083名(11%)でした。
微弱陣痛などのために胎児が出てこれない場合や胎児の状態が不安定なために分娩を急がないと危険なために吸引分娩を選択した方が1251名(13%)ありました。
2025年の1年間をみれば326件の分娩があり、その内自然分娩が225名69%、帝王切開が39名12%吸引分娩が62名19%でした。
近年無痛分娩の増加に伴い、吸引分娩が増加する傾向にありましたが、昨年は無痛分娩での対策をしたことで減少傾向になってきました。詳細は無痛分娩の項を御覧下さい。
4.帝王切開となった理由(1083件)
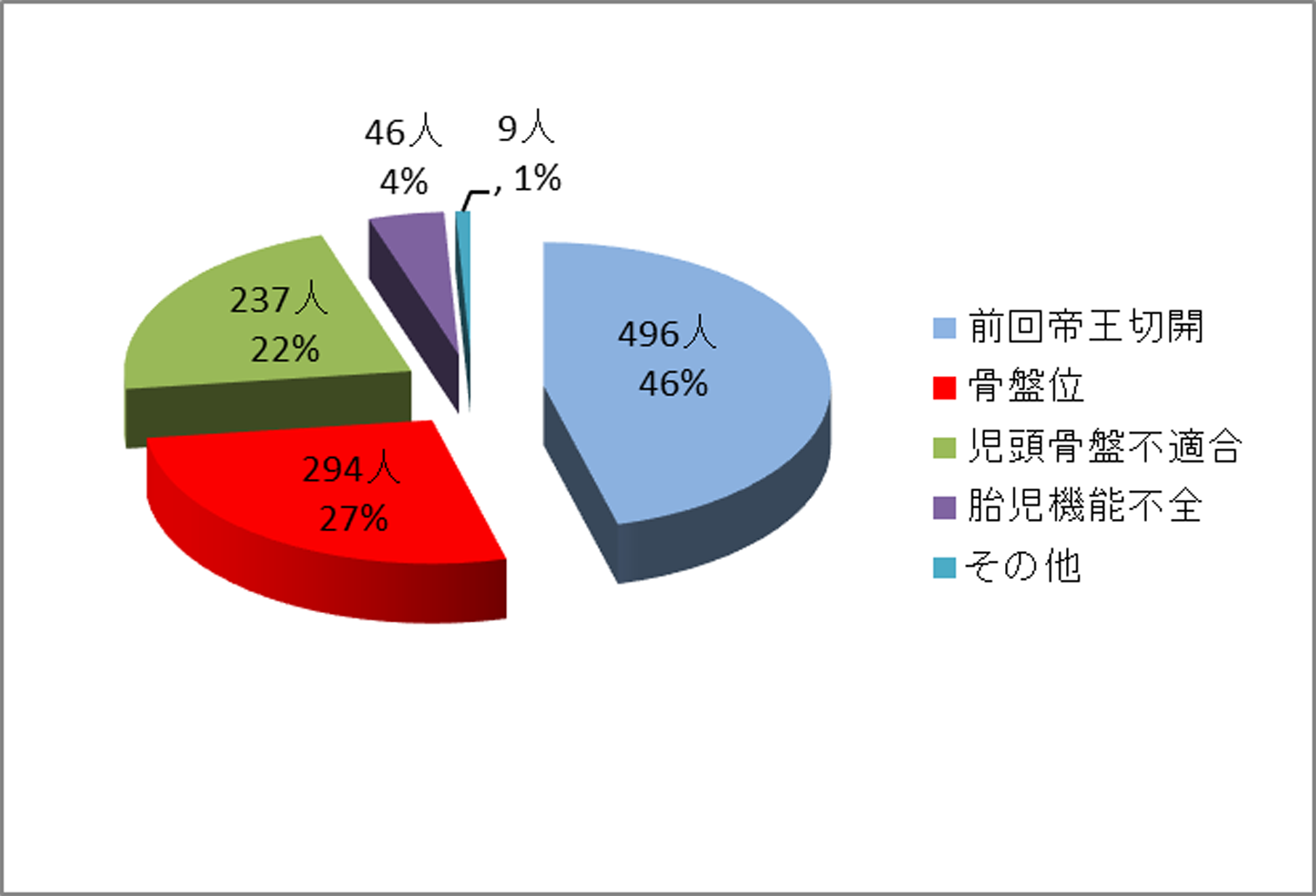
帝王切開総数1083件の内、前回帝王切開をうけておられる方が496件(46%)ともっとも多くを占めています。これには不成功に終わった389件も含まれております。
次に多いのは、骨盤位(逆子)が294件(27%)を占めています。
その他、児頭骨盤不適合(骨盤が狭くお産が困難な場合)で237件(22%)、胎児機能不全(お産の際に赤ちゃんの状態が不安定になること)での帝王切開が46件(4%)ありました。
最近では、出産に関しては安全性がもっとも重視されるあまりに帝王切開率が上昇しております。
VBACの適応が変わり、前回帝王切開の方は、次の出産時も帝王切開になる方が増えた為、当院でも帝王切開率は増えております。
手術の必要性を正確に判断することは非常に重要でありますし、その選択も時によっては一刻を争うような場合もございます。
そのような中でも、当院では妊娠分娩管理の充実により帝王切開率を少しでも下げれるよう努力して参りました。
今後も当院での重要課題のひとつとして取り組んでいきたいと考えております。
6.促進分娩の理由(3243例)
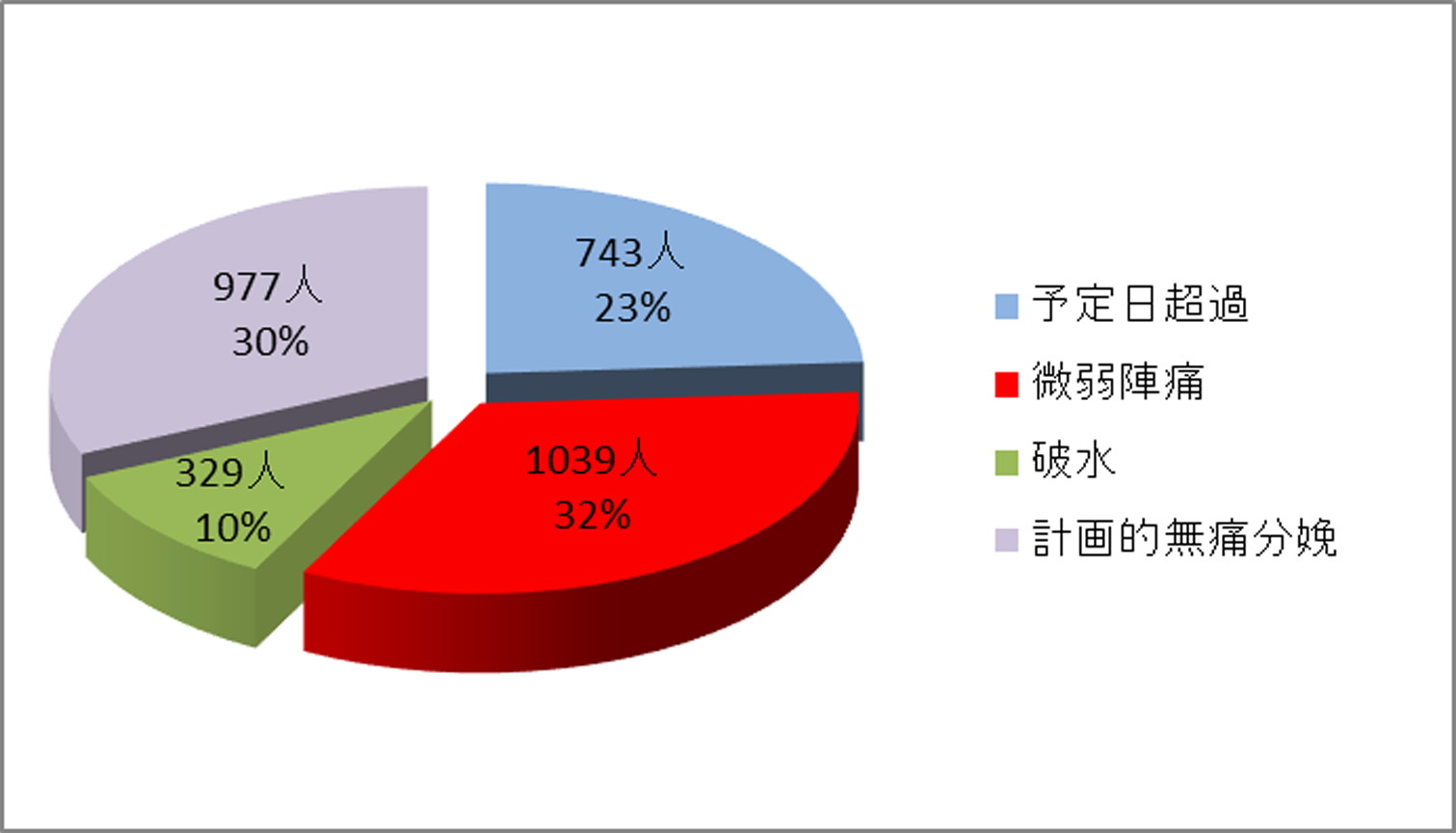
当院では、原則的に自然陣痛を待ってお産をしていただいております。
しかし必要があれば、母児の安全のためには陣痛促進を必要とする場合がございます。これまで、3243名(経膣分娩の内39%)に陣痛促進を行っております。その内訳は、陣痛が始まっているも微弱なためにお産が進行しない場合が1039名(32%)と最も多く、次いで、分娩予定日を過ぎても陣痛が始まらず、出産が妊娠42週を超える可能性がある場合が743名(23%)、破水後にもかかわらず陣痛がおこらない場合が329名(10%)となっております。
その他、計画的無痛分娩での陣痛促進を977例(30%)行いました。
以前と比較して、無痛分娩の為の陣痛促進が増加しており、予定日を過ぎて陣痛が始まらず、分娩促進する方が減少しております。
一部には必要性が重複した例もございましたが、主な理由にかぎり報告させていただきます。
R7年度の総括
R7年度の分娩総数は326件でした。
初産婦さん146件(45%)、経産婦さん180件(55%)でした。リピーターさん87件(総数の27%、経産婦の48%)でした。
分娩様式としては、帝王切開39件(12%)、吸引分娩62件(19%)でした。
帝王切開の理由としては、前回帝王切開16件(41%)、骨盤位14件(36%)、胎児機能不全2件(5%)、
児頭骨盤不適合7件(18%)でした。
吸引分娩の理由としては、胎児機能不全30件(48%)、児頭下降不良8件(13%)、腹圧不全24件(39%)でした。
吸引分娩自体の割合は3%の増加にとどまっておりますが、無痛分娩の増加に伴い、吸引分娩が増加する傾向にあります。
詳細は無痛分娩の項をご参照ください。
当院における立ち会い分娩について(2025.1)
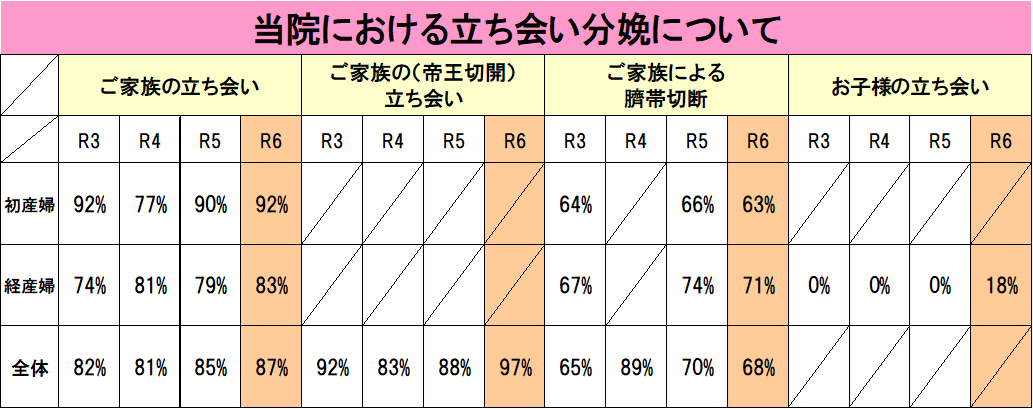
里帰り出産やご都合などにより、ご家族の立ち会いをされない方もおられますが、多くのご家族様が立会い分娩をされています。
また、当院では帝王切開時の立ち会いも可能です。ご家族の支えのもと、力を合わせてご出産いただけることは、誠に喜ばしいことでございます。育児をともに頑張る上でも、立ち会い分娩は意味があるかと思います。
R2年から続く新型コロナウィルス感染対策の為、立ち合い分娩の制限を行ってきました。2024年からはご家族様2名とお子様の立会いを可能とさせていただき、立会い率は昨年より上昇しています。
今後も状況を見ながら、段階的に拡大の方向で考えておりますので引き続きご協力お願いいたします。
また、ご主人様に出産後臍帯切断をしていただく事も一般的になってきました。
皆様もご出産にあたり、是非ご検討下さいませ。
2025年度 無痛分娩統計
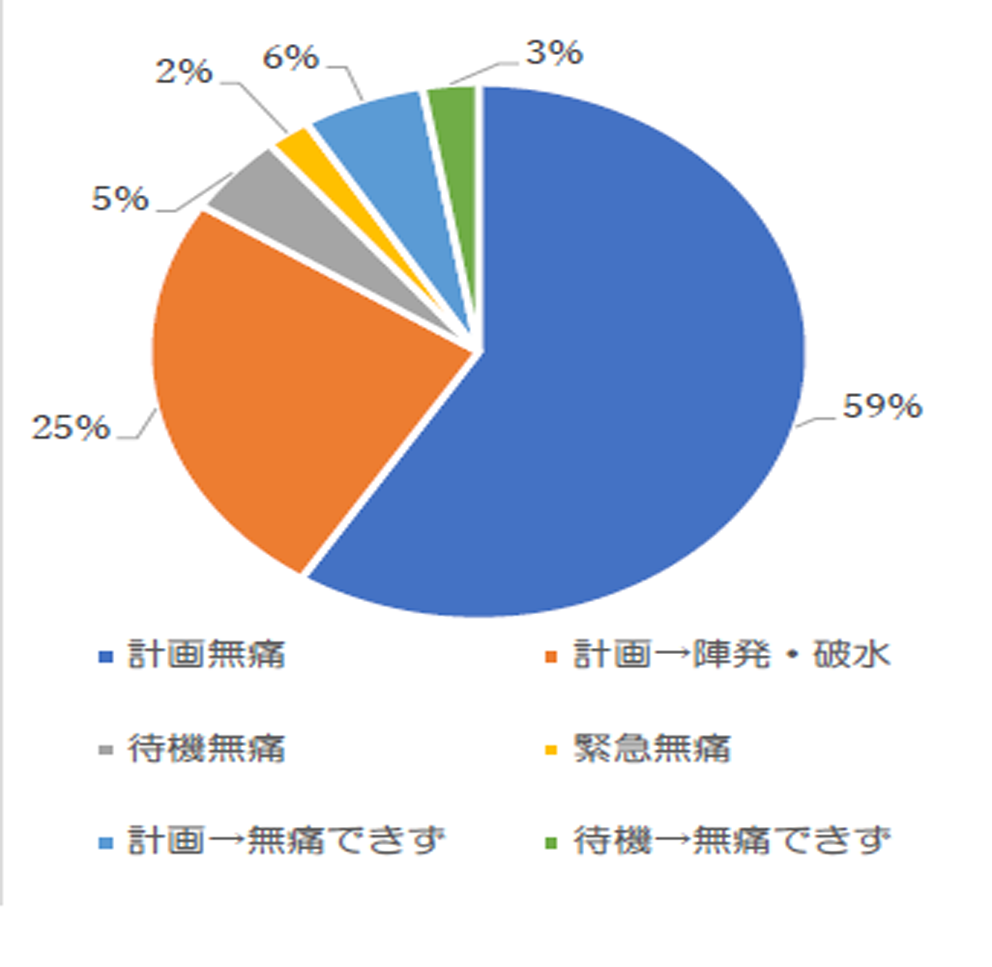
当院のこれまでの無痛分娩の実績は1730件です。当初は分娩総数の7%に過ぎませんでしたが、2025年には192件 (58%)までに増加しました。2011年からは、計画的無痛分娩1)に取り組み、開始以来9492例の方が出産されました。 2019年からは、待機無痛分娩2)も始めました。 2025年度、待機無痛をされた方は無痛分娩中9件(4.6%)でした。 また緊急無痛分娩3)は、4件(2%)と減少しました。※(1)(2)(3)下記参照
計画無痛分娩は前日に入院して翌日に分娩誘発を行っています。 2020年は、分娩誘発において2日間かかった方が初産婦さん14名(28%)、経産婦さん3名(8%)でした。 その内、初産婦さんの半数が一時退院となり、陣痛発来を待って無痛分娩として対応しました。
そこで、2021年度から入院する時期を38~39週から40週以降に遅らせることで、スムーズに分娩に至るようになり、2025年度は3名の方が一時退院後、陣痛発来を待って無痛分娩として対応しました。
陣痛発来や破水で予定より前に入院となった方は、全体で46名(23.9%)、初産婦さん35%(この4年間で20%減少)、経産婦さん13%おられました。初産婦さんでは、早目の来院を促し、内診所見で入院時期を早めたことが減少につながりました。急な分娩進行などで無痛分娩が出来なかった方は、初産婦さん10(10%)名、経産婦さん6名(6%)でした。
無痛分娩では、麻酔の影響で陣痛やいきみ感が分かりづらく力が入りにくいことがあります。
また陣痛も微弱となることがあります。そのため分娩が遷延し(子宮口全開大より初産婦で2時間以上、経産婦で1時間以上かかること)、吸引分娩を必要とすることがあります。
2025年度、無痛分娩での吸引分娩率は初産婦さん40%(この3年間で25%減少)、経産婦さん4%でした。自然分娩の場合の吸引分娩率は初産婦さん17%、経産婦さん1%でした。
無痛分娩では、特に初産婦さんにおいて、自然分娩にくらべて吸引率が上がってしまう結果となりました。
当院の帝王切開率は平均10%ですが、今年度の、無痛分娩における帝王切開率は3.6%で、普通分娩と比べて割合は低かったです。また帝王切開になった7名のうち6名が初産婦さんでした。帝王切開になった主な要因としては、分娩停止または胎児骨盤不均衡(CPD)でした。これも普通分娩と割合の差はありませんでした。
今後も適切な入院時期、麻酔量の調整、子宮頚管拡張法の工夫などにより、スムーズな分娩にむけて調整していきたいと思います。
無痛分娩を行う上で最も重要なことは安全です。
そのために私たちは、無痛分娩のマニュアル作成や定期的な勉強会を実施しています。また、当院はJALA(無痛分娩関係学会・団体連絡協議会)にいち早く登録し情報開示に努めています。
昨年よりアキュロという硬膜外麻酔を行う部分を超音波で確認する装置を導入しました。
無痛分娩を安全に行うための指針を掲載しておりますので、別途ご覧くださいますようお願いします。
2024年度より、麻酔後に起こる硬膜穿刺後頭痛に対して、翼口蓋神経節ブロック(以下SPGB)を始めました。2025年度では硬膜穿刺後頭痛を発症した2名の患者に対しSPGBを実施し、効果が得られました。
硬膜穿刺後頭痛を発症すると、その後の生活に大きな影響を与えるため、今後もSPGBを活用し、無痛分娩を選択する方が安心して取り組めるよう援助していきたいと考えています。
また、無痛分娩がよりご満足いただけるものとなるように、患者様とスタッフによるバースレビューを行い、分娩の振り返りを行っています。
今年度のバースレビューの評価として、➀麻酔開始の開始するタイミングについては、88%の方が満足していた
➁ペインスケール5→4と下降し、麻酔開始が早くできていた
➂進行の早い分娩では、十分な効果が得られなかった
➃「産婦さんが感じた痛み」と「スタッフからみた痛み」のペインスケールは差がなかった
➄無痛分娩を経験し97%の産婦さんの満足が得られた
バースレビューを通して麻酔開始の時期を見極めることの大切さに改めて気づき、スタッフの知識や技術の習得を図り、連携を深めていきたいと思います。
引き続き、無痛分娩の情報を母親学級や助産師指導で提供し、理解を深めていただくと共に、スタッフは産婦さんの感じる痛みに寄り添い、安全な無痛分娩のサポートをしていきたいと思います。
詳細はホームページに掲載されておりますのでご覧くださいますようお願い申し上げます。
1)日程を決めて前日入院の上、陣痛促進剤を使って陣痛を起こし人工的にお産を始める分娩方法
2)陣痛が起こってから麻酔を開始する分娩方法
3)無痛分娩を予定していなかったが出産時に希望された方
2025年度バースレビューについて
はじめに
2023年度より、無痛分娩のバースレビューで私たちの麻酔や分娩へのサポートが適切であったのか、
取りきれなかった痛みについて産婦さんと共に振り返り、わだかまりや分からないことがあれば説明することで「自分らしいお産ができたと思える」出産に繋げるために取り組んできました。
今年度バースレビューで振り返った内容を項目ごとに報告します。
無痛分娩では、産婦さんにNRS(ペインスケール)用いて、感じた痛みを0(痛みがない)〜10(想像できる最大の痛み)で答えてもらっています。動作に例えれば、0〜3は携帯電話が触れる、TVが視聴できる、会話が笑顔でできるなどです。4は顔をしかめる程度、5〜6は呼吸法が必要になる、歩行可能、7〜8は会話が難しい、声が漏れる、9〜10は歩行不可、叫ぶ、声掛けに応答できない状態と考えています。 私たちの目標は、お腹の張りはわかるけど、痛くはない。NRS(ペインスケール)1ー3、産婦さん自身が陣痛のタイミングを言えるくらいが理想としています。
1.麻酔開始のタイミング
「麻酔開始や追加のタイミングが自分の判断では難しかったが、助産師と相談しながら痛みのストレスなくいいタイミングで使用できた」
「計画無痛→破水で入院後すぐに麻酔開始、痛みがコントロールでき感激した」
「麻酔導入や追加のタイミング体調の変化等、丁寧に確認してもらい安心してお産ができた」
「想像していたより進行が速く、もう少し麻酔が遅ければ効果を実感できなかったと思う」
「我慢できる痛みで麻酔開始してもらったため、少し進んで麻酔をしたほうが進みが早かったかもしれない」
「麻酔で足がしびれていたが、痛みはとれていなかった」
「陣痛が先にきたので麻酔のタイミングが分からず、麻酔が効くまでが辛かった。自身が勉強して臨むべきだったと反省している」
「もう少し早めに麻酔を使えばよかった」
望むタイミングで麻酔開始ができた方は、「非常にそう思う」が計画無痛では94%、計画無痛→陣発・破水では75%、待機無痛では100%となりました。
昨年に比べて「非常にそう思う」「そう思う」を合わせると、産婦さんの望むタイミングで麻酔開始ができました。
待機無痛では、麻酔開始が間に合わない可能性があることを丁寧に説明しており、期待しているよりも麻酔の効果が得られたと感じられ評価がよくなったと考えます。
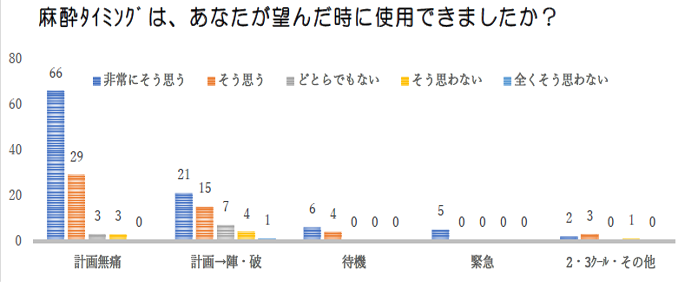
2.出産までの痛みについて、どのタイミングが一番痛かったか
| a. 子宮口全開のころ | 45 |
| b. 麻酔を始めてから効くまで | 43 |
| c. 頭がでるとき | 21 |
| d. 陣痛が強くなってきたとき | 14 |
| e. 破水したあと | 14 |
| f. 痛みなし | 10 |
| g. 無回答 | 5 |
| h. 片効きだった | 3 |
| i. 内診のとき | 2 |
| j. お腹を押されたとき | 1 |
| k. 子宮口8㎝で麻酔をしたためずっと痛かった | 1 |
| l. 出産後の縫合痛 | 1 |
| m. ボーラスの直前 | 1 |
| n. 麻酔チューブ固定変更するまで | 1 |
| o. 麻酔の量を減らした時 | 1 |
| p. 麻酔を差し替えるまで | 1 |
| q. ラミナリア処置 | 1 |
| r. 吸引分娩のとき | 1 |
| s. 硬麻チューブ挿入処置 | 1 |
| t. 出産後の縫合痛 | 1 |
| ※未回収 | 3 |
| 計 | 171 |
a. 子宮口全開のころ 45名
「最後の数十分はとても無痛といえる状態ではなかった。痛み5以下におさまるよう麻酔追加していたらよかった」
「子宮口全開でドーズ追加したので思い切り息むことができた」
全開のころは痛みがピークになるため、ドーズ追加で痛みをコントロールする必要性があります。
分娩が急速に進んだ場合は、麻酔の効果が追いつかないこともあります。
b. 麻酔を始めてから効くまでの間 43名(表➀〜➂参照)
麻酔開始時の痛みのスケールは、計画無痛では4〜6が多く、計画無痛→陣発・破水でも4〜6で始めていました。
麻酔が効いてくると殆どの産婦さんが痛みを0〜3にコントロールできていました。
麻酔の使用後、痛みが取れていないと感じたときの強さは、計画無痛では0〜9の割合がそれぞれ3割程度でした。
計画無痛→陣発・破水では0〜3が5割でした。
昨年度と比べて、全体的に麻酔の開始・痛みのコントロールも良好にできていました。
c. 頭がでるときの痛み 21名
「頭が挟まっている時に痛みがあったが、足には力を入れることができ、無痛のすごさを実感しました」
「無痛だったからこの痛みで済んだ。赤ちゃんの頭が挟まった瞬間がわかりました」
子宮口が全開するころの痛みは、会陰部の痛みや児頭が骨盤内に陥入してきたことによるものです。
その痛みを和らげるために、座位やセミファーラー位で麻酔のレベルを会陰部に広がるよう体位の工夫をしました。
一方、回旋異常が起きていると、骨盤周囲の骨の痛みがあり、痛みが取り切れないことがあります。
その場合には、赤ちゃんの向きや回旋を見ながら体位を変化させ、赤ちゃんがスムーズに降りてこれるようサポートしました。
頭が出る時の痛みは、怒責感や膝立てができる状態に麻酔をコントロールすると会陰部の痛みが残ってしまうことを伝えていきました。
d. 陣痛が強くなってきたとき 14名 e.破水したあと 14名
「麻酔を30分位追加してもらえず(腰の痛みには効かないから意味ないよとの事でした)限界と伝え追加したら痛みは引いた。陣痛の強さをしれた上で無痛の経験ができて満足しています」
分娩進行が早い場合、麻酔を追加しても効果が得られないことがありました。
f.痛みなし 怒責感 10名
麻酔が効きすぎている場合
「陣痛の痛みが分からず、いきむタイミングが分からなかった。助産師さんに張りを教えてもらえば、タイミングよくできたのかなと思う」
「麻酔後痛みが0になり張りもわかりづらくなり、もう少し痛みがあったほうがよかったかもしれない」
麻酔のコントロールが良好の場合
「子宮口全開まで無痛で、びっくりを通り越して不思議な気分でした。いきむタイミングも自分でわかりやすかった」
「前回より痛みがなく、足の感覚はしっかりあった」
「想像より痛みがなく最後の40分の便意以外は快適に過ごせた」
下肢がグラグラして動かしにくい、膝立てがしにくいなど、麻酔が効きすぎていると陣痛が弱くなり分娩が長引き、いきめ
ないなどの原因となるので麻酔の量を調整することがありました。
産婦さんが痛みを少し残したい場合、分娩進行と痛みの強さを評価しながら、お腹の張りはわかるけど、痛くはない。NRS(ペインスケール)1~3、産婦さん自身が陣痛のタイミングを言えるくらいを目標に麻酔のコントロールを行いました。
h. 片効き•麻酔の効果に左右差がある 3名
「麻酔を入れ替えてもらうまで長時間つらかった。差し替え後はよく効いたので楽に出産できた」
「麻酔が効かず差し替えまでの時間が辛かった」
麻酔の効果が得られない時、投与量を増やす前に安全を優先し、「痛みの評価」をしています。
分娩進行の把握、痛みに左右差があれば痛い側を下にして経過観察、コールドテストで麻酔効果の確認、ペインスケール、
下肢のしびれ感、膝立ての可否などです。
硬膜外カテーテルの位置確認が必要なら医師へ報告し、カテーテルの位置を変更することで痛みの緩和に繋げました。
しかし、進行が早く、麻酔の効果が得られる前に出産となったため、痛みを取り切れなかったこともありました。
j. その他
「ラミナリア処置」「お腹を押されたとき」「ボーラスの直前」「麻酔の量を減らしたとき」 「吸引分娩の時」「麻酔チューブの固定変更するまで」などの意見がありました。
計画無痛(表⓵)
| 痛みの強さ | ➀麻酔を始めた時の痛みの強さ | ➁麻酔の使用後、痛みが取れていると感じた時の強さ | ➂麻酔の使用後、痛みが取れていないと感じたときの強さ |
| 0~3 | 31 | 93 | 32 |
| 4~6 | 59 | 3 | 38 |
| 7~9 | 8 | 2 | 26 |
| ~10 | 0 | 0 | 2 |
| 98 | 98 | 98 |
計画無痛→陣発•破水後に無痛開始(表⓶)
| 痛みの強さ | ➀麻酔を始めた時の痛みの強さ | ➁麻酔の使用後、痛みが取れていると感じた時の強さ | ➂麻酔の使用後、痛みが取れていないと感じたときの強さ |
| 0~3 | 8 | 47 | 28 |
| 4~6 | 31 | 3 | 11 |
| 7~9 | 11 | 2 | 10 |
| ~10 | 3 | 1 | 4 |
| 53 | 53 | 53 |
待機無痛・緊急無痛(表➂)
| 痛みの強さ | ➀麻酔を始めた時の痛みの強さ | ➁麻酔の使用後、痛みが取れていると感じた時の強さ | ➂麻酔の使用後、痛みが取れていないと感じたときの強さ |
| 0~3 | 4 | 15 | 3 |
| 4~6 | 5 | 0 | 7 |
| 7~9 | 4 | 0 | 4 |
| ~10 | 2 | 0 | 1 |
| 15 | 15 | 15 |
3.「産婦さんが感じた痛み」と「スタッフからみた客観的な痛み」に違いはあるか
目的
産婦さんから「痛かった」「効いていなかった」と言われることがあり、私たちは、産婦さんの痛みに寄り添えていないのではないだろうかと考えたため、痛みの評価を比較して分析する。
方法
「出産までの痛みの強さ」を3つの場面にわけた
⓵麻酔を始めた時の痛みの強さ
⓶麻酔の使用後、痛みがとれていると感じた時の強さ
⓷麻酔の使用後、痛みが取れていないと感じた時の強さ
産 婦:NRS(ペインスケール)※を用いて、産婦が感じた痛みを1〜10で答えてもらった
スタッフ:NRS(ペインスケール)※を用いて、産婦の痛みを1〜10で客観的に評価した(下記スケール参照)
回 収:スタッフは分娩直後に記入 産婦さんは産褥1日目に回収
統計解析:Jamoviを用いて2群の比較をノンパラメトリック検定を行い、有意差ありP<0.05とした

※NRSとは、0痛みなし 10が想像できる最大の痛みとして、0~10までの11段階に分けて、現在の痛みがどの程度かを指し示す段階的スケール
結果
産婦さんとスタッフ、それぞれ162名のペインスケール0〜10を順番に並べたときに真ん中になる値=中央値はどの段階でも差はありませんでした。
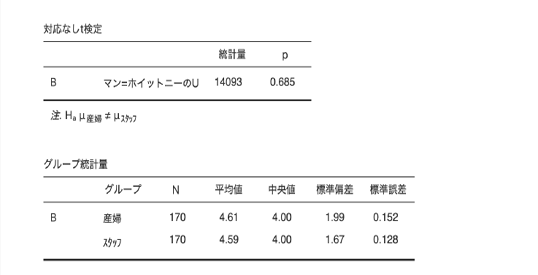
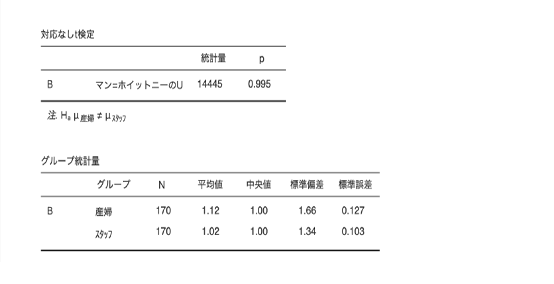
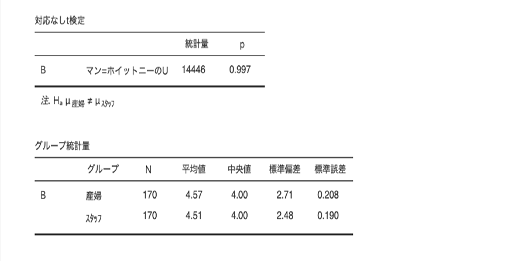
⓵ 麻酔を始めた時の痛みの強さ 産婦4 スタッフ4
⓶ 麻酔の使用後、痛みがとれていると感じた時の強さ 産婦1 スタッフ1
⓷ 麻酔の使用後、痛みが取れていないと感じた時の強さ 産婦4 スタッフ4
考察
・産婦さんとスタッフ間でのペインスケールは、「出産までの痛みの強さ」すべての場面で、差はありませんでした。
・「麻酔を始めた時の痛みの強さ」「麻酔の使用後、痛みが取れていないと感じた時の強さ」では、昨年度と比べ5→4へ下がっており、痛みのコントロールができていました。
これは、適切な時期に産婦さんの痛みを評価し、麻酔を開始することができており、痛みが強くなる時期もドーズ追加しながらコントロールできていたと考えられます。
⓵ 麻酔を始めた時の痛みの強さ
⓶ 麻酔を使用後、痛みがとれていると感じた時の強さ
⓷ 麻酔の使用後、痛みが取れていないと感じた時の強さ
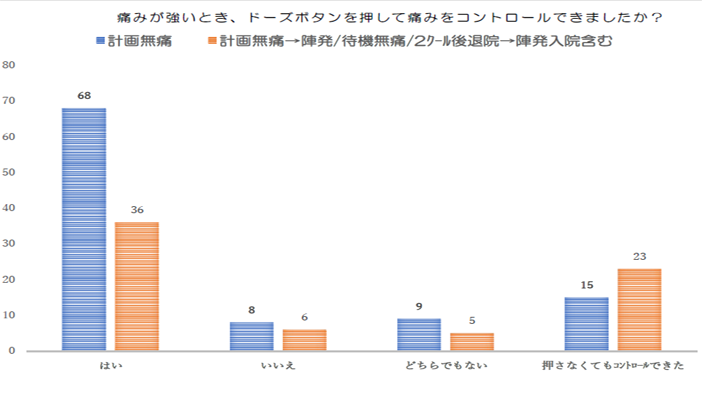
5.痛みが強いとき、ドーズボタンを押して痛みをコントロールできましたか?
6.無痛分娩を経験し満足しましたか?

7.次回も無痛分娩をしたいですか?
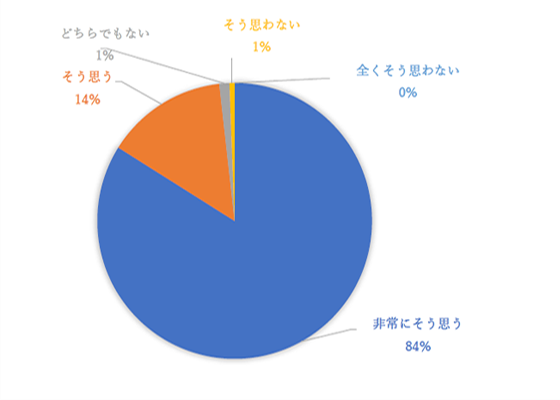
8.無痛分娩におけるバースレビューの評価
・麻酔を開始するタイミングは、88%の方が満足していました
・昨年度と比べてペインスケール5→4と下降し、麻酔開始が早くできていました
・急速に分娩が進行したときは、麻酔の効果が追いつかないことがありました
・「産婦さんが感じた痛み」と「スタッフからみた痛み」のペインスケールは差がなく痛みを正しく評価できていました
・無痛分娩を経験し97%の産婦さんの満足が得られました
バースレビューを通して麻酔開始の時期を見極めが重要であり、スタッフの知識や技術の習得を図り、連携を深めていきたいと思います。
引き続き、無痛分娩の情報を母親学級や助産師指導で提供し、理解を深めていただくと共に、スタッフは産婦さんの感じる痛みに寄り添い、安全な無痛分娩のサポートをしていきたいと思います。
R5年度 当院におけるメンタルケアの現状
1.妊娠初期(EPDS・育児支援チェックリスト)
妊娠初期はみなさんにエジンバラ産後うつ病尺度というテストを受けていただきますが、437名中25名(5.7%)が基準を上回る結果でした。
これらの多くは、悪阻症状によるものが多く、悪阻の軽快により不安は解消されました。
悪阻以外に原因が考えられる場合には、テストを再度行い受け持ちスタッフが担当し、より多くの機会にご相談いただけるようにしております。
ご希望により、臨床心理士による心理カウンセリングを実施しております。(予約制)
令和5年、受け持ちスタッフが対応した患者様は
今年は7月より、受持ちグループ制といたしました。患者様1人に対して複数人のスタッフが関わらせていただく事で、円滑に保健師や地域と連携し、母子が孤立しないよう取り組みを行っいます。
心理カウンセリングは心療内科や他院でのカウンセリングを受けておられない、妊娠中から産後の方を対象に行っており、12名の方に受けていただきました。
2.産後2週間健診、1ヶ月健診(EPDS、赤ちゃんへの気持ち質問票、育児支援チェックリスト)
令和5年1月から12月の間で分娩された418名のうち、産後2週間健診を受けられた人数は407名でそのうち23名(5.6%)、産後1か月健診は417名のうち17名(4.0%)の方が基準を上回る結果でした。 地域の保健師と連携をとり、支援を必要とされた方は46名(11.0%)おられました。
これからも細やかなメンタルケアを通して、皆様の安全・安心な出産、育児支援を行ってまいります。
皆様のご協力をお願い申し上げます。
当院における授乳状況について(2023.1)
母乳栄養について
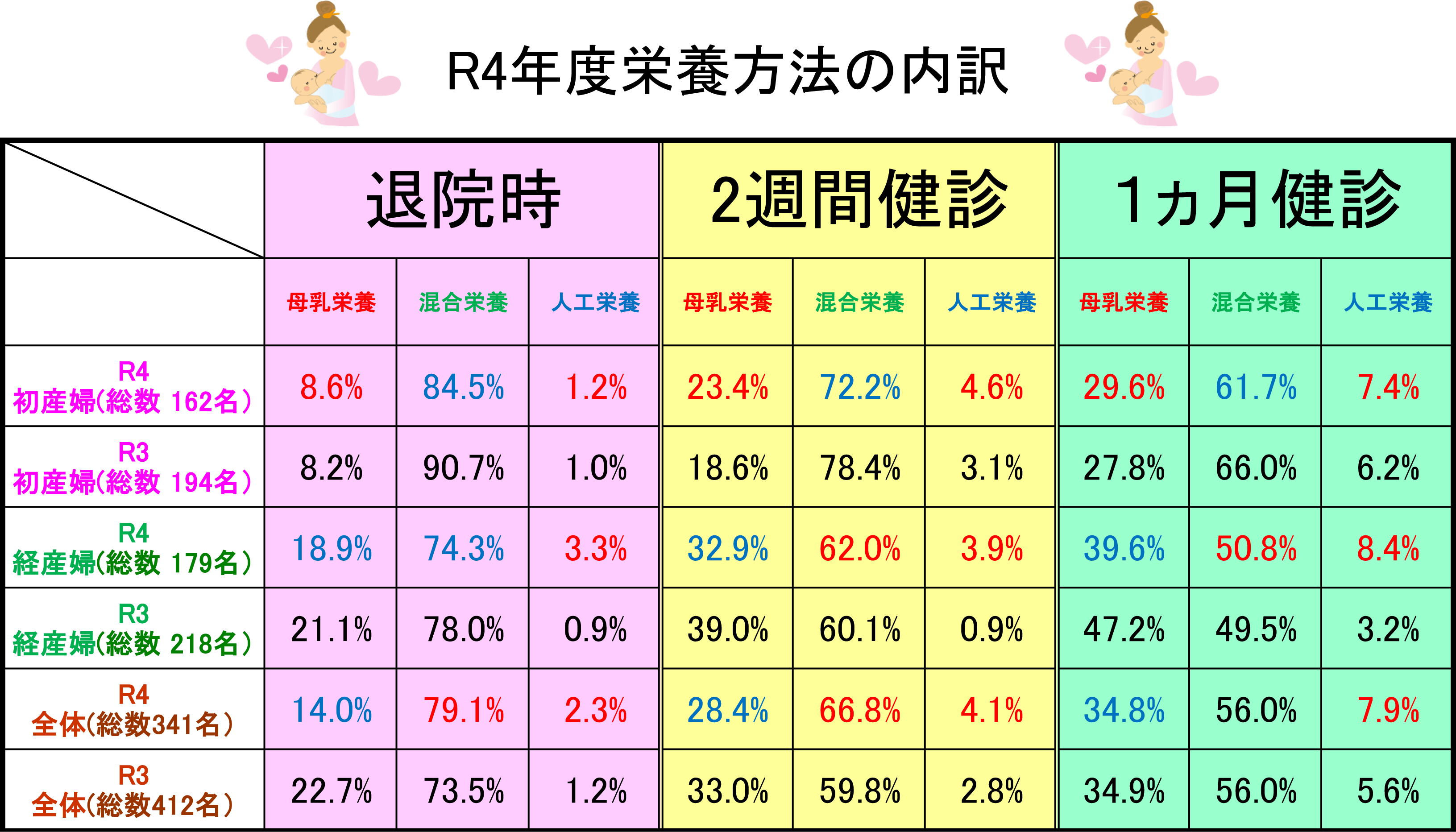
・毎年、母乳栄養について、退院時、2週間健診時、一ヶ月健診時で確認を行っています。
・ここ数年、初産婦さんの母乳率は20~30%、経産婦さんの母乳率は40%前後で推移していましたが、人工乳の割合は増加傾向にあります。
・依然として母乳をあげたいと考える母親は多くいます。
しかし、コロナ渦の社会情勢、多様性の時代で母乳栄養だけにこだわる必要性はなく、混合授乳を希望する母親が多くなり、50~60%を占めているのが現状です。
・母乳の統計は、ここ数年で大きな変化がないため、今年度で一旦終了とさせて頂きます。
今後も皆様が納得できる授乳方法を一緒に選択し、サポートしていきます。
母乳トラブルの際には、地域の助産院と連携し対応していきます。
当院の産後ケアの現状 (令和8年1月現在)
近年、育児を取り巻く環境は厳しくなっております。
当院では産後のサポート不足、リフレッシュ、育児技術の習得を目的とした当院独自の産後ケアサービスを2014年10月より実施しております。
社会のニーズも高まり、2015年10月に大阪市が産後ケア事業に対する助成を開始し、次いで2017年6月には豊中市、吹田市、2019年には箕面市、2022年7月からは池田市が助成を開始しました。
当院も各市の審査基準をクリアし認定施設として登録を受けております。
今年は延べ290名の方が当院産後ケアを利用され、昨年の利用者96名の約3倍もの方にご利用頂きました。
このうち、当院でご出産された方は115名(39.7%)でした。
また、当院でご出産された方の71名(21.8%)の方が、当院での産後ケアを利用されました。
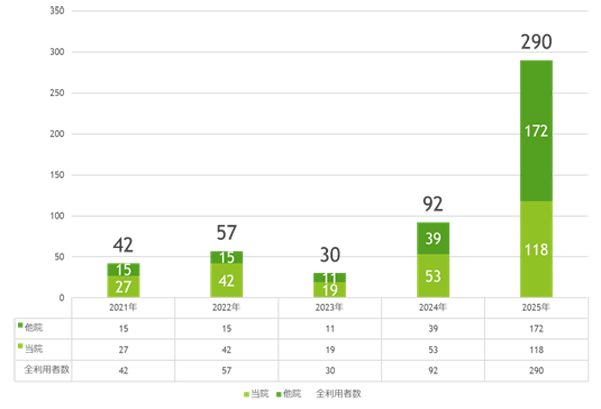
利用者が増加した背景として、産後ケアがより多くの妊産婦さんに認知され、需要が高まったこと、またこの需要の高まりに対して積極的に産後ケアを受け入れたことが考えられます。
2025年1月までは1日1件程度の受け入れでしたが、2月以降は分娩の入院ベッドとの兼ね合いを考慮しながら1日最大3件(宿泊含む)程度を受け入れるようになりました。
また、8月より産後ケアの空き状況がホームページからもわかるようになり、利用者様や保健センターからの予約がスムーズにできるようになりました。
また、2025年1月より訪問型(アウトリーチ型)の産後ケア、赤ちゃんの一時預かり(託児)サービスを開始しました。
訪問型については7名、一時預かりについては3名の方にご利用いただき、今後もぜひご利用いただければと思っております。
2026年は産後ケア用の病床を拡大する予定であり、今後も様々な産後のニーズに寄り添うことができるよう、利用者様のご意見を聞きながら、充実した産後ケアサービスをお届けできるよう努めたいと思っています。
★医学雑誌、メディカ出版より発行されている、PERINATALCARE(ペリネイタル ケア)2019.2月号に、当院の産後ケアの取り組みが取り上げられました。
掲載ページの冊子がございますので、ご興味のある方は受付までお知らせください。
2023年度 病院連携症例について
昨年1年間当院を受診いただいた妊娠中の患者様で、他院へご紹介となった症例をまとめました。
安全なお産の為にも、必要に応じて近隣の病院と連携して診療を行っております。
皆様にもご理解、ご協力の程宜しくお願い申し上げます。
1. ハイリスク妊娠として紹介となった症例
双胎妊娠の方が3例、精神的合併症の方が5例ございました。
2. 胎児異常により紹介となった症例
胎児の推定体重が小さく、子宮内胎児発育遅延と診断した症例が2例、 皆様に行っている胎児心臓超音波検査等で胎児異常を疑った症例が3例ございました。
3. 母体異常により紹介となった症例
妊娠高血圧症が9例と最も多く、ついで胎児異常が3例、切迫早産が3例、産後出血異常が2例ございました。
近年、妊娠高血圧症例が増加傾向です、予防には体重管理や食事管理が重要です。
初産婦さんや35歳以上の方等起こりやすい要因は多岐に及びます。
安全な妊娠、出産管理にご協力頂きますよう、お願い申し上げます。
